Чи можна не прокинутися після наркозу? Міфи і правда про анестезію
Чи може після анестезії виникнути тяга до наркотиків?.. Внутрішньовенний наркоз вважається щадним?.. Наскільки виправдана анестезія у випадках, коли можна і потерпіти...
 Нещодавно на екрани вийшов черговий голлівудський тріллер. Його герой, знаходячись під наркозом під час операції на відкритому серці, несподівано опам`ятовується, але не в змозі привернути увагу лікарів. Звичайно, сценаристи супроводжували сюжет масою подробиць, що холодили кров, проте сама ситуація не така вже й далека від реальності. Випадки інтраопераційного пробудження бувають у одного-двух пацієнтів з 1 тисячі. Зазвичай вони короткочасні і, на щастя, не супроводжуються ні больовими відчуттями, ні відчуттям страху, але наочно ілюструють один з недоліків існуючих знеболюючих. Сучасну анестезіологію можна уподібнити скоріше мистецтву, ніж науці, оскільки механізм дії препаратів досконально не вивчений, і анестетики, як і більшість інших препаратів, вимагають доопрацювання.
Нещодавно на екрани вийшов черговий голлівудський тріллер. Його герой, знаходячись під наркозом під час операції на відкритому серці, несподівано опам`ятовується, але не в змозі привернути увагу лікарів. Звичайно, сценаристи супроводжували сюжет масою подробиць, що холодили кров, проте сама ситуація не така вже й далека від реальності. Випадки інтраопераційного пробудження бувають у одного-двух пацієнтів з 1 тисячі. Зазвичай вони короткочасні і, на щастя, не супроводжуються ні больовими відчуттями, ні відчуттям страху, але наочно ілюструють один з недоліків існуючих знеболюючих. Сучасну анестезіологію можна уподібнити скоріше мистецтву, ніж науці, оскільки механізм дії препаратів досконально не вивчений, і анестетики, як і більшість інших препаратів, вимагають доопрацювання.
Багато сучасних анестезуючих речовин по своїй структурі і клінічному прояву схожі з ефіром, дію якого вперше продемонстрував в 1846 р. зубний лікар з Бостона Уїльям Мортон. В даний час в одній тільки Північній Америці щорічно проводяться 40 млн. операцій під загальним наркозом. Але з часів Мортона успіхи анестезіології торкнулися в основному удосконалення систем введення препаратів і стратегії зменшення їх побічної дії.
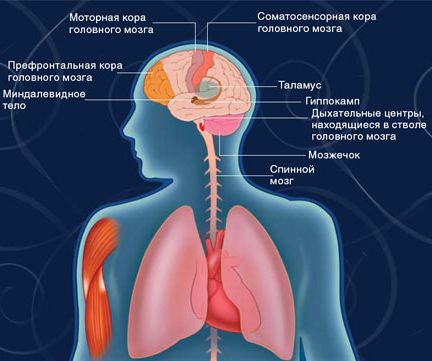
Використовувані сьогодні засоби для загального наркозу — найпотужніші з усіх відомих супресантів нервової системи, вживаних в медицині. Вони впливають на механізми регуляції дихання і серцевої діяльності, а їх терапевтична і токсична (іноді навіть летальна) концентрації дуже близькі, що слід враховувати при підборі дози для пацієнтів з порушенням функцій легенів і серця: вона повинна бути нижче, ніж зазвичай. Проте у такому разі виникає ризик короткочасного виходу з наркозу, як в згаданому кінофільмі...
Як основний, так і побічний ефект засобів для наркозу обумовлюється тим, що всі вони є могутніми супресантами нервової системи, що впливають на функціонування головного і спинного мозку, серця і дихальних шляхів.
З вуст у вуста передаються легенди про страшні ускладнення анестезії – від імпотенції до класичного "від наркозу не прокинувся".
Наскільки виправдані такі побоювання? У кожного анестетика є свої побічні дії. Найпоширеніші – нудота, блювота, сильний головний біль, слабкість, зниження артеріального тиску. У міру виведення препарату з організму ці неприємності проходять. Потенція від наркозу абсолютно не знижується. Навпаки, деякі пацієнти після операції відчувають сексуальне збудження. Практично всі анестетики ушкоджують клітини головного мозку – частина нейронів гине. Розлади пам`яті і зниження концентрації уваги можуть зберігатися протягом декількох годин або днів. Але багатьох вони переслідують декілька тижнів і навіть місяців.
Якщо ви важко і довго прокидаєтеся після наркозу, чи означає це, що вам наркоз протипоказаний?
Якщо застосовуються короткодіючі сучасні препарати, людина повністю приходить в свідомість вже через 20-30 хвилин. Є препарати, які виводяться довше, тоді пацієнт довше відчуватиме сонливість і млявість. Не можна забувати і про індивідуальну реакцію на той або інший вид анестезії. Але в цілому можна сказати, що немає людей, що погано переносять наркоз, є наркоз низької якості і відсутність належного контролю за станом пацієнта під час операції.
Старі методи анестезії – на основі галотана, окису азоту або навіть кетаміну - мають багато протипоказань і негативно впливають на мозок.
Чи є ризик не прокинутися після наркозу? Реальних смертей від анестезії 1 на 200 тисяч планових операцій – відсоток мізерний, порівняно з вірогідністю того, що вам випадково впаде на голову цеглина. Основна кількість ускладнень і летальних результатів відбувається з хірургічних причин. Є дані про те, що чим глибше наркоз, тим більше ризику померти протягом року після нього від самих різних причин – таку закономірність виявило дослідження американських учених, проведене серед десятків тисяч пацієнтів, що перенесли операції. З чим вона пов`язана – теж невідомо.
Внутрішньовенний наркоз вважається щадним?
Внутрішньовенна анестезія часто використовується для малих операцій, наприклад, гінекологічного вискоблювання. Але багато провідних їх клінік застосовують препарати, які добре усипляють, але погано знеболюють. Інші додають до них наркотики, після яких ще декілька годин зберігаються розлади свідомості, уваги, мислення. Щадним такий наркоз за визначенням бути не може.
Сучасний наркоз виконують з використанням інгаляційних анестетиків - ізофлюран (визнаний «золотим стандартом» ще в 90-х років минулого століття), севофлюран (близько 90% всього наркозу в Японії проводиться за допомогою цього анестетика) і ксенон ( названий «анестетиком III тисячоліття). Вони роблять мінімально впливають на внутрішні органи і істотно знижують необхідність застосування сильнодіючих фармакологічних засобів.
Чи не прокинеться пацієнт під час операції? Така вірогідність є. При інгаляційній анестезії це трапляється в 1% випадків, при анестезії окисом азоту – в 20%, при використанні кетаміну – до 25%. Таке часто трапляється, наприклад, при екстреному кесаревому розтині, при наданні хірургічної допомоги від множинних травм, а також в кардіохірургії.
Наскільки виправдана анестезія у випадках, коли можна і потерпіти: у стоматологічному кабінеті або при нескладних операціях?
Виправдана завжди. Просто для кожного випадку анестетики використовують різні: при незначних втручаннях – більш легкі, місцевої дії, при серйозній операції – і наркоз серйозний.
Тривалий біль сам по собі може привести до розладів центральної нервової системи, шлунково-кишкового тракту, ендокринних залоз.
Чи може після анестезії або застосування знеболюючих засобів виникнути тяга до наркотиків?
Багаторічна практика переконує: будь-які ліки, використовувані в лікувальній меті, до наркоманії не приводять. Навіть якщо наркотичні препарати призначають в післяопераційному періоді.
Вибір анестезії – справа лікаря або пацієнт теж має право голосу? Перед операцією хірург інформує, який метод анестезії він вибирає залежно від патології, характеру і складності хірургічного втручання, а хворий, якщо не заперечує, "дає підписку" про інформовану згоду. Зазвичай з анестезіологом погоджуються, але і побажання хворого повинні бути враховані.
ДОВІДКА.
Ендотрахеальний наркоз Анестетик у вигляді газу або пари подається по гумовій або пластиковій трубці безпосередньо в дихальні шляхи. При цій методиці збільшується площа взаємодії препарату з легенями. Вона особливо доречна при операціях на голові і шиї.
Ректальна анестезія При "поганих" венах анестетик можна вводити в пряму кишку. Найчастіше клізму використовують при проведенні анестезії у дітей. Сон зазвичай наступає через 20 хвилин, і тоді через маску або ендотрахеальну трубку в організм поступають газоподібні анестетики для підтримки потрібної глибини наркозу.
Блокада нервів Хімічну речовину вводять в оточення нервів, від яких залежить чутливість в місці операції. Регіонарна блокада - на ділянках, віддалених від місця операції; місцева - в місці передбачуваного втручання; топічна - анестетик наносять на слизисту – наприклад. Під час операції пацієнт залишається при свідомості.
Епідуральна анестезія Анестетик вводять в простір між твердою мозковою оболонкою і кістковою тканиною хребців, контактуючи з нервами на ділянках їх виходу із спинного мозку.
Гіпноз Допоміжний засіб в анестезіології. Але не кожен піддається гіпнотичному навіюванню
Акупунктура Китайська акупунктура знімає біль під час хірургічних операцій і може використовуватися замість інших способів анестезії.
За матеріалами www.zdr.ru

